骨折・脱臼・捻挫・腰痛・肩こり・骨盤矯正・膝痛・スポーツ障害・交通事故治療治療はお任せください。下高井戸の大澤整骨院 下高井戸 整骨院

下高井戸
大澤整骨院 はり・きゅう
日本スポーツ協会公認アスレチックトレーナー (JSPO-AT)
〒156-0043 東京都世田谷区松原3-30-14
京王線・東急世田谷線「下高井戸」駅
北口から徒歩1分
診療時間 | 月~金:9:00〜12:30 / 15:00〜20:00 土 :9:00~13:00 |
|---|
休診日 | 土曜午後・日曜・祝日 |
|---|
腰痛
腰痛
【下高井戸で腰痛をしっかり治す!大澤整骨院】
なぜ腰痛が起こるのか?二足歩行の宿命と様々な原因
腰痛は、人間が二足歩行をするようになったことが原因の一つと言われています。四つ足の動物には腰痛がないとも言われていますが、実際には様々な原因が考えられます。
- 筋肉・筋膜の炎症
- 椎間関節の機能異常・捻挫
- 仙腸関節の機能異常
- 椎間板の変性・損傷
- 大腿筋の伸張性低下・筋力不足
- 股関節の可動域制限
- 腰背筋群の伸張性低下
これらの原因を特定し、適切な治療を行うことが腰痛改善への第一歩です。
大澤整骨院の腰痛治療
当院では、徒手検査で腰痛の原因を徹底的に探し出し、お一人おひとりに合わせた的確な治療を提供しています。
- 徒手検査による原因特定
- お一人おひとりに合わせたオーダーメイド治療
- 画像検査が必要な場合は提携病院をご紹介(MRI検査など)
運動を続けると慢性化することも!?早期治療が大切
腰に痛みがあるにも関わらず運動を続けると、炎症が慢性化し、痛みが取れにくい状態に移行してしまうことがあります。無理な運動は避け、早期に適切な治療を受けることが大切です。
下高井戸で整骨院をお探しなら大澤整骨院へ
「腰痛をしっかり治したい!」 「下高井戸で信頼できる整骨院を探している」
そんな方は、ぜひ大澤整骨院へお越しください。
大澤整骨院の強み
- 丁寧なカウンセリングと検査
- 痛みの根本原因にアプローチする施術
- 再発予防のためのアドバイス
- アットホームな雰囲気
腰痛の症候による分類
<腰痛について>
腰痛の治療において、的確な診断と評価は非常に重要です。
腰痛の分類と各病態について、以下にまとめました。
腰痛の5つの分類
- 伸展型: 体幹を後ろに反らす(伸展)と痛みが増すタイプ
- 屈曲型: 体幹を前にかがめる(屈曲)と痛みが増すタイプ
- 回旋型: 体幹を捻る(回旋)と痛みが増すタイプ
- 安静型: 動作に関わらず、安静にしていても痛みがあるタイプ
- 不安定型: 痛みが発生するパターンが不規則で、特定の動作との関連性が不明瞭なタイプ
各タイプの腰痛の病態
伸展型
椎間関節の圧迫や腰椎の過伸展が原因となることが多いです。 変形性脊椎症や腰椎分離症などが考えられます。
屈曲型
椎間板ヘルニアや脊柱管狭窄症などが考えられます。 前かがみの姿勢での作業や、重いものを持つ際に痛みが出やすいです。
回旋型
腰椎捻挫や筋肉の損傷などが考えられます。 体を捻る動作や、急な動きで痛みが出やすいです。
安静型
腰椎椎間板ヘルニアや脊椎腫瘍などが考えられます。 安静にしていても痛みが続くため、日常生活に支障をきたすことがあります。
不安定型
腰椎すべり症や腰椎不安定症などが考えられます。 動作によって腰椎が不安定になり、痛みが生じると考えられます。
腰痛のメカニズム
腰痛のメカニズムは複雑で、様々な要因が関与しています。 上記の分類に加えて、年齢、性別、生活習慣、職業、既往歴なども考慮する必要があります。
腰痛の治療
腰痛の治療は、原因や症状に応じて様々な方法があります。 安静、運動療法、手技療法、物理療法などが挙げられます。
重要なこと
- 腰痛の治療には、まず正確な診断が不可欠です。
- 自己判断せずに、お早めに受診しましょう。
- 適切な治療を受けることで、多くの腰痛は改善します。
補足
この情報は一般的なものであり、全ての腰痛に当てはまるわけではありません。 個々の症状や状態に合わせて、適切な治療法を選択することが重要です。
腰痛の原因別分類
脊椎由来のもの!
腰椎椎間板ヘルニア
腰部椎間板ヘルニアについて、詳しくご説明します。
腰部椎間板ヘルニアとは
腰部椎間板ヘルニアは、腰椎(腰の骨)の間にある椎間板という組織が変性し、本来の位置から突出して神経を圧迫することで、腰や足に痛みや痺れが生じる病気です。
椎間板の構造
椎間板は、線維輪という硬い組織と、髄核というゼリー状の組織で構成されています。線維輪は、髄核を包み込み、椎間板の強度を保っています。髄核は、椎間板にかかる圧力を分散させる役割を担っています。
ヘルニアの発生メカニズム
椎間板ヘルニアは、加齢や負荷などにより線維輪が損傷し、髄核が線維輪を破って突出することで発生します。突出した髄核が神経を圧迫すると、痛みや痺れなどの症状が現れます。
腰部椎間板ヘルニアの症状
- 腰痛
- 足の痛みや痺れ
- 坐骨神経痛(腰から足にかけての痛み)
- 足の感覚異常
- 筋力低下
腰部椎間板ヘルニアの診断
腰部椎間板ヘルニアの診断には、問診、身体診察、画像検査(MRI、CT検査など)が行われます。MRI検査は、椎間板の状態や神経の圧迫状況を詳しく確認するために有用です。
腰部椎間板ヘルニアの治療
腰部椎間板ヘルニアの治療法には、保存療法と手術療法があります。
- 保存療法:
- 安静
- 薬物療法(痛み止め、湿布など)
- 理学療法(ストレッチ、筋力トレーニングなど)
- 手術療法:
- 保存療法で症状が改善しない場合
- 神経圧迫が強い場合
- 日常生活に支障をきたす場合
当院での治療
当院では、腰部椎間板ヘルニアの治療として、保存療法を基本としています。患者様の症状や状態に合わせて、適切な治療法を選択し、症状の改善を目指します。
当院では、マクロファージという細胞が突出した髄核を処理する機構に着目し、症状の寛解と治癒を目指した治療を行っています。
その他
- 腰部椎間板ヘルニアは、MRIでヘルニアが確認されても、神経の圧迫がなければ症状が出ないことがあります。
- 腰部椎間板ヘルニアの好発年齢は30代から40代ですが、近年では若年層にも増加傾向があります。
- 腰部椎間板ヘルニアの予防には、正しい姿勢を保つこと、適度な運動を行うこと、肥満を解消することが大切です。
ご不明な点がありましたら、お気軽にご質問ください。
腰部脊柱管狭窄症
脊柱管狭窄症についてですね。詳しくご説明します。
脊柱管狭窄症とは
脊柱管狭窄症は、背骨の中を通るトンネル(脊柱管)が狭くなり、脊髄や神経根が圧迫されることで、腰や足に痛みや痺れが生じる病気です。
脊柱管の構造
脊柱管は、椎骨、椎間板、黄色靭帯、椎間関節などによって囲まれています。これらの組織が加齢や負荷などによって変形・肥厚・突出することで、脊柱管が狭くなります。
脊柱管狭窄症の原因
- 加齢による椎間板の変性
- 黄色靭帯の肥厚
- 椎間関節の変形
- 腰椎すべり症
- 脊椎腫瘍
脊柱管狭窄症の症状
- 腰痛
- 足の痛みや痺れ
- 間欠性跛行(かんけつせいはこう):歩行中に痛みや痺れが増強し、休息すると軽快する
- 足の感覚異常
- 筋力低下
- 排尿・排便障害(まれに)
間欠性跛行とは
間欠性跛行は、脊柱管狭窄症の最も特徴的な症状の一つです。
- しばらく歩くと、腰や足に痛みや痺れが現れ、歩き続けることができなくなる
- 前かがみになったり、腰を曲げて休むと、症状が和らぎ、再び歩けるようになる
間欠性跛行は、閉塞性動脈硬化症(血管が詰まる病気)でもみられることがありますが、脊柱管狭窄症の場合は、前かがみになると症状が和らぐ点が異なります。
脊柱管狭窄症の診断
脊柱管狭窄症の診断には、問診、身体診察、画像検査(MRI、CT検査など)が行われます。MRI検査は、脊柱管の状態や神経の圧迫状況を詳しく確認するために有用です。
脊柱管狭窄症の治療
脊柱管狭窄症の治療法には、保存療法と手術療法があります。
- 保存療法:
- 手技療法
- 安静
- 薬物療法(痛み止め、湿布など)
- 理学療法(ストレッチ、筋力トレーニングなど)
- 手術療法:
- 保存療法で症状が改善しない場合
- 神経圧迫が強い場合
- 日常生活に支障をきたす場合
その他
- 脊柱管狭窄症は、加齢とともに発症しやすくなります。
- 脊柱管狭窄症の予防には、正しい姿勢を保つこと、適度な運動を行うこと、肥満を解消することが大切です。
ご不明な点がありましたら、お気軽にご質問ください。
分離性脊椎すべり症
分離性脊椎すべり症についてですね。詳しくご説明します。
分離性脊椎すべり症とは
腰椎は、第1腰椎から第5腰椎まであり、通常は綺麗に並んでいます。しかし、椎間関節と呼ばれる背骨の関節が壊れたり、椎間板に異常が起こると、骨がずれてしまうことがあります。これをすべり症といいます。
すべり症には、骨が後ろ側にずれる「後方すべり」と、前にずれる「前方すべり」がありますが、ほとんどは前方すべりです。
分離すべり症
分離すべり症は、脊椎分離症が原因で骨がずれてしまうものです。
脊椎分離症とは、椎弓と呼ばれる腰椎の後方部分にある骨が、疲労骨折などによって分離してしまう状態です。これにより、椎体(腰椎の前方部分)が前方に滑りやすくなり、分離すべり症が起こります。
分離すべり症の原因
- 疲労骨折:スポーツ活動などによる繰り返しの負荷
- 発育期の骨の脆弱性
分離すべり症の症状
- 腰痛
- 足の痛みや痺れ
- 坐骨神経痛(腰から足にかけての痛み)
- 間欠性跛行(かんけつせいはこう):歩行中に痛みや痺れが増強し、休息すると軽快する
分離すべり症の診断
分離すべり症の診断には、問診、身体診察、画像検査(レントゲン、CT検査など)が行われます。レントゲン検査では、椎弓の分離や腰椎のずれを確認できます。
分離すべり症の治療
分離すべり症の治療法には、保存療法と手術療法があります。
- 保存療法:*
- 安静
- 手技療法
- 理学療法(ストレッチ、筋力トレーニングなど)
- コルセット装着
- 手術療法:*
- 保存療法で症状が改善しない場合
- 神経圧迫が強い場合
- 日常生活に支障をきたす場合
その他
- 分離すべり症は、成長期に発症することが多いですが、大人になってから発見されることもあります。
- 分離すべり症の予防には、腰に過度な負担をかけないこと、適切な運動を行うことが大切です。
ご不明な点がありましたら、お気軽にご質問ください。
変性脊椎すべり症
変性脊椎すべり症とは
変性脊椎すべり症は、加齢による腰椎の変形が原因で起こるすべり症の中で最も頻度の高いものです。実際に手術が必要となる患者さんの多くが、この変性すべり症を患っています。
好発部位と特徴
- 第4腰椎に最も多く、次いで第5腰椎、第3腰椎に見られます。
- 女性に多く、閉経の頃(50~60歳くらい)に発症しやすいのが特徴です。
原因
変性すべり症は、加齢に伴う椎間板や靭帯の変性、椎間関節の緩みなどが原因で起こります。特に、女性ホルモンの影響や、閉経後の骨粗鬆症の進行が、変性すべり症の発症に関わっていると考えられています。
症状
- 腰痛
- 足の痛みや痺れ
- 間欠性跛行(かんけつせいはこう):歩行中に痛みや痺れが増強し、休息すると軽快する
診断
変性脊椎すべり症の診断には、問診、身体診察、画像検査(レントゲン、CT、MRI検査など)が行われます。
治療
変性脊椎すべり症の治療法には、保存療法と手術療法があります。
- 保存療法:
- 手技療法
- 物理療法
- 安静
- 理学療法(ストレッチ、筋力トレーニングなど)
- コルセット装着
- 手術療法:
- 保存療法で症状が改善しない場合
- 神経圧迫が強い場合
- 日常生活に支障をきたす場合
その他
- 変性脊椎すべり症は、加齢とともに発症しやすくなります。
- 適切な治療を受けることで、症状の改善が期待できます。
ご不明な点がありましたら、お気軽にご質問ください。
代謝性疾患(骨粗鬆症・骨軟化症など)
骨粗鬆症とは
骨粗鬆症は、骨密度が減少し、骨がもろくなる病気です。
原因
- カルシウム不足
- 女性ホルモンの減少(閉経後)
- 加齢
- 運動不足
- 過度なダイエット
- 特定の疾患や薬物
症状
- 背骨が曲がる
- 身長が縮む
- 骨折しやすくなる(特に、背骨、大腿骨、手首)
骨粗鬆症の患者数
日本では約500万人の患者さんがいると推定されています。特に女性に多く、50歳代で21%、60歳代で48%、70歳代で67%、80歳代では84%と、年齢とともに増加します。
若年女性の骨粗鬆症
無理なダイエットは、若い女性の骨粗鬆症の原因となることがあります。
骨軟化症とは
骨軟化症は、骨の石灰化障害を特徴とする疾患です。
種類
- くる病:成長軟骨帯閉鎖以前に発症するもの
- 骨軟化症:成長軟骨帯閉鎖後に発症するもの
原因
- 低リン血症
- ビタミンD不足
- 特定の疾患や薬物
症状
- 骨の痛み
- 骨折しやすくなる
- 筋力低下
- 成長障害(くる病の場合)
まとめ
- 骨粗鬆症は、骨密度が減少し、骨がもろくなる病気です。
- 骨軟化症は、骨の石灰化障害を特徴とする疾患です。
- いずれも、適切な予防と治療が大切です。
予防と対策
- バランスの取れた食事(カルシウム、ビタミンD、タンパク質などを積極的に摂取する)
- 適度な運動
- 日光浴
- 禁煙
- 過度な飲酒を控える
- 骨密度検査を受ける(特に、女性は閉経後に定期的に受けることが推奨されます)
ご心配な場合は、医療機関を受診して相談してください。
脊椎腫瘍(原発性または転移性腫瘍など)
脊椎腫瘍
脊椎腫瘍は、脊椎骨に発生する腫瘍で、以下の2つに分けられます。
原発性脊椎腫瘍
骨を構成する組織から発生する腫瘍で、良性と悪性(肉腫)があります。
- 良性腫瘍:
- 骨軟骨腫
- 血管腫
- 骨芽細胞腫 など
- 悪性腫瘍(肉腫):
- 骨肉腫
- 軟骨肉腫
- ユーイング肉腫 など
転移性脊椎腫瘍
体の別の悪性腫瘍(がん)が脊椎に転移したものです。
- 転移しやすいがん:
- 肺がん
- 乳がん
- 前立腺がん
- 腎臓がん
- 甲状腺がん など
脊髄腫瘍
脊髄腫瘍は、脊髄および脳脊髄を保護する膜(髄膜)から発生する腫瘍で、以下の2つに分けられます。
原発性脊髄腫瘍
脊髄自体や髄膜から発生する腫瘍で、良性と悪性(肉腫)があります。
- 良性腫瘍:
- 神経鞘腫
- 髄膜腫
- 上衣腫 など
- 悪性腫瘍(肉腫):
- 脊髄膠腫 など
転移性脊髄腫瘍
体の別の悪性腫瘍(がん)が脊髄に転移したものです。
症状
脊椎腫瘍、脊髄腫瘍ともに、発生した場所や大きさによって様々な症状が現れます。
- 痛み(腰痛、背部痛、神経痛など)
- 神経症状(麻痺、感覚異常、筋力低下など)
- 運動障害
- 排尿・排便障害
診断
脊椎腫瘍、脊髄腫瘍の診断には、問診、身体診察、画像検査(MRI、CT検査など)が行われます。
治療
治療法は、腫瘍の種類、大きさ、症状などによって異なります。
- 手術療法
- 放射線療法
- 化学療法
その他
- 脊椎腫瘍、脊髄腫瘍は、早期発見・早期治療が大切です。
- 症状がある場合は、早めに医療機関を受診しましょう。
ご不明な点がありましたら、お気軽にご質問ください。
脊椎感染症(化膿性脊椎炎・脊椎カリエスなど)
化膿性脊椎炎と脊椎カリエス
化膿性脊椎炎と脊椎カリエスは、細菌感染が原因で脊椎(背骨)に炎症が起こる病気です。
原因
- 化膿性脊椎炎: 黄色ブドウ球菌が原因のことが多いですが、他の細菌が原因となることもあります。
- 脊椎カリエス: 結核菌が原因です。
どちらの病気も、体のどこかで感染した細菌が血流に乗って脊椎に運ばれることで発症します。
好発年齢とリスク因子
- 40~50代に多い
- 糖尿病、悪性腫瘍、肝機能障害、透析患者など、免疫力が低下している人に起こりやすい
症状
化膿性脊椎炎
- 急性の場合:腰や背中の激痛、高熱
- 慢性の場合:痛みは比較的軽いが、脊椎がつぶれたり、脊髄の周囲に膿がたまることで神経が圧迫され、下肢の麻痺が起こる
脊椎カリエス
- 微熱、食欲不振、倦怠感
- 腰の痛みは化膿性脊椎炎に比べると少ない
- ゆっくりと進行するが、広範囲にわたって椎間板や脊椎の損傷が起こる可能性がある
共通の症状
- 背中を叩くと痛みが増す
- 通常の急性腰椎症は6~8週間程度で痛みが治まるが、これらの病気の場合は6ヶ月以上腰痛が続く
診断
- 問診
- 身体診察
- 画像検査(MRI、CT検査など)
- 血液検査
治療
- 抗菌薬投与
- 手術(必要な場合)
注意点
- 化膿性脊椎炎と脊椎カリエスは、早期発見・早期治療が大切です。
- 症状がある場合は、早めに医療機関を受診しましょう。
ご不明な点がありましたら、お気軽にご質問ください。
脊椎外傷(椎体骨折など)
椎体骨折とは
椎体骨折とは、背骨(脊椎)を構成する椎体という部分が骨折する状態を指します。
椎体骨折の種類
椎体骨折は、原因によって大きく3つに分けられます。
- 骨粗鬆症性椎体骨折: 骨粗鬆症によって骨がもろくなり、わずかな外力で骨折する
- 外傷性椎体骨折: 転落や交通事故などの強い外力によって起こる骨折
- 病的椎体骨折: 腫瘍などが原因で骨がもろくなり、骨折する
症状
症状は、骨折の種類や程度によって異なります。
骨粗鬆症性椎体骨折
- 動作時痛:身体を動かしたときの腰や背中の痛み
- 安静時痛:安静にしていても起こる痛み(まれ)
- 背中や腰が曲がる
- 身長が縮む
外傷性椎体骨折
- 激しい痛み
- 運動制限(背骨が曲がったり伸ばせなくなる)
- 神経症状(下半身のしびれや痛み、筋力低下、麻痺など)
病的椎体骨折
- 安静時痛
- 神経症状
診断
- 問診
- 身体診察
- 画像検査(レントゲン、CT、MRI検査など)
治療
治療法は、骨折の種類、程度、患者さんの状態によって異なります。
保存療法
- 安静
- 物理療法
- 装具療法(コルセットなど)
- リハビリテーション
手術療法
- 椎体形成術(BKP)
- 脊椎固定術
その他
- 骨粗鬆症性椎体骨折は、尻もちや軽い転倒など、わずかな外力で起こることがあります。
- 複数の椎体に骨折が起こると、背中が曲がったり、身長が縮んだりすることがあります。
- 腫瘍による椎体骨折は、安静にしていても痛みが出ることが多いです。
- 外傷性椎体骨折は、激しい痛みとともに運動制限が見られることがあります。
- いずれの場合も、折れた骨が脊髄神経を圧迫すると、下半身のしびれや痛み、筋力低下、麻痺などが起こることがあります。
注意点
- 椎体骨折は、早期発見・早期治療が大切です。
- 症状がある場合は、早めに御来院ください。
ご不明な点がありましたら、お気軽にご質問ください。
筋筋膜性腰痛
筋筋膜性腰痛について
筋筋膜性腰痛は、筋肉や筋膜に痛みの原因がある腰痛です。レントゲンやMRIなどの画像検査では異常が見つからないことが特徴です。
原因
- 筋肉の伸張性低下
- 筋肉と筋膜のスライド機構の不具合
- 胸腰腱膜、広背筋、大殿筋、脊柱起立筋などの炎症
- 軽微な損傷
人間の進化と腰痛
人間は四足歩行から二足歩行へと進化しましたが、腰部や頸部、膝、足首などはまだ進化の過程であり、構造的な不具合が起こりやすいと考えられています。
症状
- 腰部の痛み
- 筋肉の張りやこわばり
- 動作時の痛み
診断
- レントゲンやMRIなどの画像検査では異常が見つからない
- 触診で筋肉の緊張や圧痛を確認
治療
- 手技療法
- 温熱療法
- マッサージ
- ストレッチ
- 運動療法
- 薬物療法(痛み止め、筋弛緩薬など)
その他
- 姿勢を正す
- 適度な運動をする
- 長時間同じ姿勢を続けない
- 冷え対策をする
注意点
- 筋筋膜性腰痛は、慢性化しやすい
- 痛みが続く場合は、専門医に相談する
補足
筋筋膜性腰痛は、腰痛の原因として最も多いものです。適切な治療と予防を行うことで、症状を改善することができます。
当院での治療
当院では、筋筋膜性腰痛に対して、以下の治療を行っています。
- 丁寧な問診と触診による原因の特定
- 温熱療法、マッサージ、ストレッチなどの理学療法
- 痛みに合わせた薬物療法
- 姿勢指導や生活習慣改善指導
患者様一人ひとりの症状に合わせて、最適な治療プランをご提案いたします。お気軽にご相談ください。
腰椎椎間板症
腰椎椎間板症とは
椎間板そのものが痛みの発生源となる状態です。椎間板ヘルニアとは異なり、髄核の突出はありません。
椎間板の構造と役割
- 線維輪:椎間板の外周部にある線維軟骨
- 髄核:椎間板の中心部にあるゲル状の半流動体
椎間板は、上下の椎体の間に位置し、荷重を支え、衝撃を吸収し、スムーズな運動を可能にします。
腰椎椎間板症のメカニズム
- 加齢に伴う椎間板の変性
- 線維輪の亀裂から内部への神経線維の進入(痛覚を伝える神経も含む)
- 椎間板に侵入した神経の過敏化(メカニカルストレスや炎症が関与)
腰椎椎間板症の症状
- 前屈みや長時間の座位で腰や臀部の深部に重だるい痛み
- 立ち上がって動いた方が楽になることが多い
- 柔らかい椅子やあぐらなど、腰椎が前屈する姿勢で痛みが増強
- 正座など、背筋を伸ばした姿勢で痛みが軽減
腰椎椎間板症の経過
- 椎間板の変性は進行するが、神経の炎症は軽減・終息する
- 痛みは自然経過でも軽減するが、長期間を要する場合がある
- 変性が進むと椎間板が潰れて安定し、痛みは起こりにくくなるが、腰部脊柱管狭窄症を発症する可能性もある
腰椎椎間板症の治療
- 保存療法:
- 理学療法(マッサージ、ストレッチなど)
- 薬物療法(湿布など)
- 運動療法
- 装具療法(コルセットなど)
- 手術療法(まれ)
腰椎椎間板症の注意点
- 椎間板の変性そのものを元に戻すことはできない
- 内部の神経の炎症を抑えることが治療の目標となる
- 日常生活での姿勢や動作に注意することが大切
ご不明な点がありましたら、お気軽にご質問ください。
脊柱靭帯骨化症
後縦靭帯骨化症(OPLL)とは
脊椎管の後方にある後縦靭帯が骨化し、脊柱管を狭くして脊髄を圧迫する疾患です。
特徴
- 頸椎、胸椎、腰椎のどこでも起こる可能性があります。
- 有病率は約3%で、50歳位の男性に多いとされています。
- 糖尿病や肥満などの基礎疾患を持つ人に多く、遺伝的傾向も見られます。
原因
後縦靭帯が骨化する原因は、糖尿病、肥満傾向など様々な推測がされていますが、はっきりとした原因は分かっておらず、難病に指定されています。
症状
- 痺れ
- 痛み
- 運動障害
- 椎間関節の動きが悪くなる
診断
- 問診
- 神経学的検査
- 画像検査(レントゲン、CT、MRI検査など)
治療
- 保存療法:
- 薬物療法(痛み止め、神経痛緩和薬など)
- 理学療法(リハビリテーションなど)
- 装具療法(コルセットなど)
- 手術療法:
- 脊柱管拡大術
- 椎体切除術
予防
- 糖尿病、肥満などの基礎疾患の管理
- 姿勢を正す
- 適度な運動
その他
- 後縦靭帯骨化症は、進行すると脊髄圧迫が強くなり、麻痺などの重篤な症状を引き起こすことがあります。
- 早期発見・早期治療が大切です。
ご心配な症状がある場合は、お早めに受診しましょう。
脊柱変形など
脊椎変形は、正常な脊椎の配列が乱れた状態を指し、側弯、前弯の増強、後弯の増強などが含まれます。
脊椎の生理的弯曲
- 頚椎: 約20度の前弯
- 胸椎: 約20~40度の後弯
- 腰椎: 約35~60度の前弯
これらの角度から逸脱している場合、脊柱変形と診断されます。また、正面あるいは背面から見て10度以上の左右への側弯がある場合は側弯症となります。
脊椎変形が起こると
- 片側の筋肉や靭帯が伸ばされる
- 逆側の椎間板や椎体が圧迫される
- 神経が出てくるスペースが狭くなる
など、非生理的な形態となり、様々な症状を引き起こします。
主な症状
- 運動障害
- 感覚異常などの神経症状
- 不均衡な椎体への荷重による椎体の変形
- 呼吸器や消化器などの内臓への負担(変形の度合いが強い場合)
脊椎変形の原因
脊椎変形の原因は様々ですが、主なものとしては以下のものがあります。
- 先天性側弯症: 生まれつきの脊椎の形の異常
- 特発性側弯症: 原因不明の側弯症(思春期に発症することが多い)
- 変性側弯症: 加齢による椎間板や椎体の変性
- 圧迫骨折: 骨粗鬆症などによる椎体の骨折
- 脊椎腫瘍: 脊椎に発生した腫瘍
- 感染症: 脊椎の感染症
脊椎変形の治療
脊椎変形の治療法は、変形の程度や原因、症状によって異なります。
- 保存療法: 運動療法、装具療法、薬物療法など
- 手術療法: 変形を矯正する手術
脊椎変形の予防
脊椎変形を予防するためには、以下のことに注意することが大切です。
- 正しい姿勢を保つ
- 適度な運動をする
- バランスの取れた食事をする
- 骨粗鬆症を予防する
神経由来のもの!
脊髄腫瘍・馬尾腫瘍など
脊髄腫瘍・馬尾腫瘍は、脊髄およびその周囲組織に発生する比較的まれな腫瘍です。発生頻度は10万人あたり1~2人とされており、脳腫瘍の1/5~1/10程度です。
腫瘍の分類
脊髄腫瘍は、発生する場所によって以下の3つに分類されます。
- 硬膜外腫瘍: 硬膜の外側(脊椎を含む)にでき、硬膜の外側から脊髄を圧迫する腫瘍
- 硬膜内髄外腫瘍: 硬膜の内側で脊髄と硬膜の間にでき、脊髄を圧迫する腫瘍
- 髄内腫瘍: 脊髄の中から発生する腫瘍
症状
脊髄腫瘍の多くを占める良性腫瘍の場合、症状は数ヶ月から数年の経過で徐々に進行します。悪性腫瘍の場合は、症状の進行が早い傾向があります。
一般的な症状の進行過程は以下の通りです。
- 初期: 手足の感覚障害、局所の痛み
- 進行: 手足の麻痺
- 末期: 排尿・排便障害(尿や便が出にくい、または漏れてしまう)
原因
脊髄腫瘍の原因は様々ですが、詳しいことはまだ解明されていません。
治療
脊髄腫瘍の治療法は、腫瘍の種類や大きさ、患者さんの状態によって異なりますが、手術による摘出が一般的です。
内臓由来
腎尿路系疾患(腎結石・尿路結石・腎盂腎炎など)
尿路結石の典型的な症状は、疝痛発作と血尿です。
腎結石の症状
腎結石は、無症状のまま経過することが多いですが、時に尿管内に落下し、尿流を閉塞することがあります。 尿流が閉塞されると、腎盂内の圧力が急上昇し、激しい痛みを引き起こします。
- 疝痛発作: 腰背部から側腹部にかけての激痛、下腹部への放散痛
- 時間帯: 夜間や早朝に起こることが多い
- 持続時間: 通常3~4時間
- 合併症: 腎盂腎炎を併発し、38~40度の発熱を伴うことがある
下部尿管に結石がある場合は、膀胱刺激症状を伴うこともあります。
- 頻尿: 排尿回数が増える
- 残尿感: 排尿後も尿が残っている感じがする
腎結石のその他の症状
- 無症状: 検診などで偶然発見されることが多い
- 腰部の鈍痛: 鈍い痛みが続く
- 膿尿: 尿に膿が混じる
- 細菌尿: 尿に細菌が混じる
重要な注意点
- これらの症状は、尿路結石以外の病気でも起こることがあります。
- 症状がある場合は、自己判断せずに医療機関を受診しましょう。
婦人科疾患(子宮内膜症など)妊娠
子宮内膜症は、子宮の内側を覆う「子宮内膜」に似た組織が、子宮の内腔以外の場所にできてしまう病気です。
子宮内膜症の主な症状
- 月経痛: 月経時に子宮内膜から分泌される痛みの原因物質(プロスタグランジン)が、子宮内膜症がある場所からも分泌されるため、月経痛が強くなります。
- 下腹部痛・腰痛: 炎症や癒着によって、月経時以外にも下腹部痛や腰痛が起こります。
- 排便痛: 子宮内膜症が腸の近くにできると、排便時に痛みを感じることがあります。
- 性交痛: 子宮内膜症が子宮や卵巣の近くにできると、性交時に痛みを感じることがあります。
- 不妊: 卵巣チョコレート嚢胞による排卵障害や、卵管の癒着などが不妊の原因になることがあります。
子宮内膜症の原因
子宮内膜症の原因は、まだはっきりとは解明されていませんが、いくつかの説があります。
- 月経血の逆流: 月経血が卵管を通って腹腔内に逆流し、子宮内膜組織が腹腔内で増殖するという説
- リンパ行性転移: 子宮内膜組織がリンパ管を通って他の場所に移動し、増殖するという説
- 免疫異常: 免疫機能の異常により、子宮内膜組織が異所性に増殖するという説
子宮内膜症の検査・診断
- 内診: 子宮や卵巣の状態を診ます。
- 超音波検査: 子宮や卵巣の状態を画像で確認します。
- 血液検査: CA125などの腫瘍マーカーを測定します。
- MRI検査: 子宮内膜症の病巣を詳しく確認します。
- 腹腔鏡検査: お腹に小さな穴を開け、カメラを入れて子宮内膜症の状態を直接確認します。(確定診断)
子宮内膜症の治療
子宮内膜症の治療法は、症状の程度や年齢、妊娠希望の有無などによって異なります。
- 薬物療法: 痛み止めやホルモン剤などを使用し、症状を緩和します。
- 手術療法: 手術で子宮内膜症の病巣を取り除きます。
子宮内膜症の予防
子宮内膜症を予防するための確実な方法はありませんが、以下のことに注意すると良いでしょう。
- 冷え対策: 体を温めることで、血行を良くし、月経痛を軽減することができます。
- ストレス解消: ストレスはホルモンバランスを乱し、子宮内膜症を悪化させる可能性があります。
- 適度な運動: 適度な運動は、血行を促進し、ホルモンバランスを整えるのに役立ちます。
重要な注意点
- 子宮内膜症は、月経を重ねるごとに進行し、症状も強くなることがあります。
- 閉経を迎えると女性ホルモンが減るため、症状は軽減します。
- 子宮内膜症は不妊の原因になることもあります。
- 症状がある場合は、自己判断せずに医療機関を受診しましょう。
その他(腹腔内病変・後腹膜病変など)
血管由来
腹部大動脈瘤・解離性大動脈瘤
心因性
うつ病・ヒステリーなど
その他
神経症状のない物の分類
A)屈曲型:
腰背部痛を伴う体幹前屈制限:殿筋・ハムストリングスの短縮と腰背部筋の遠心性収縮
この状態は、殿筋群やハムストリングスの短縮により、体幹前屈動作における骨盤前傾が制限されることで、腰背部の筋肉が過剰に働き、痛みが増悪するタイプです。
日常生活での愁訴例
- 靴下を履くときに痛む
- 椅子に座るときに痛む
原因
殿筋群やハムストリングスの短縮により、体幹前屈時に骨盤が十分に前傾できず、腰背部の筋肉が過剰に伸張され、遠心性収縮を強いられることで痛みが生じます。
改善策
- 腰背部の筋群、殿筋、ハムストリングスの緊張緩和
- ストレッチ
- マッサージ
- 温熱療法
- 前屈運動における骨盤前傾の誘導
- 骨盤前傾を意識した動作指導
- 体幹トレーニング
その他
- 痛みが続く場合は、専門家の診察を受けることをお勧めします。
- 原因となっている筋肉の特定や、具体的な運動指導についてはご相談ください。
B)伸展型:
腰痛を伴う体幹伸展制限:腸腰筋・大腿筋膜張筋の短縮と骨盤前傾
このタイプの腰痛は、腸腰筋や大腿筋膜張筋といった股関節屈筋の短縮や過緊張が原因で、体幹を伸展させる際に骨盤が過度に前傾し、腰椎の前弯が増強することで痛みが生じます。
日常生活での愁訴例
- 椅子から立つときに腰が伸びない
原因
股関節屈筋の短縮や過緊張により、体幹伸展時に骨盤が過度に前傾し、腰椎の前弯が強くなることで、腰背部の筋肉が過剰に伸張され、痛みが生じます。
改善策
- 股関節屈筋の伸張
- 腸腰筋ストレッチ
- 大腿筋膜張筋ストレッチ
- 股関節伸展可動域の獲得
- 股関節伸展運動
- 骨盤後傾を意識した動作指導
- 体幹伸展の促進
- 体幹伸展運動
- 腹筋群の緊張を保ちつつ骨盤後傾を誘導する運動
その他
- 痛みが続く場合は、専門家の診察を受けることをお勧めします。
- 原因となっている筋肉の特定や、具体的な運動指導についてはご相談ください。
C)回旋型:
体幹回旋で増悪する腰痛:腹筋の不十分な緊張と腰椎へのストレス
このタイプの腰痛は、体幹回旋動作によって痛みが増強されるもので、多くの場合、腹筋の緊張が不十分なことが原因と考えられています。
原因
- 腹筋の不十分な緊張: 回旋動作の際に、腹筋群が十分に働かないため、骨盤の前傾が強くなります。
- 腰椎へのストレス: 骨盤の前傾に伴い、腰椎に回旋と伸展のストレスが加わることで痛みが生じます。
- 筋肉の過緊張: 回旋側では同側の腰方形筋が過緊張し、非回旋側では骨盤前傾が増強することで伸展型腰痛と同様のメカニズムが働き、痛みを増強させます。
好発するスポーツ
野球やテニスなど、回旋動作を多用するスポーツで多く見られます。
改善策
- 腹筋群の強化
- 腹筋運動(クランチ、プランクなど)
- 体幹トレーニング
- 腰方形筋のストレッチ
- 正しい回旋動作の習得
- 骨盤の前傾を抑え、体幹を安定させた回旋動作の練習
- 専門家による動作指導
その他
- 痛みが続く場合は、専門家の診察を受けることをお勧めします。
- 具体的な運動方法や注意点についてはご相談ください。
D)安静型:
長時間姿勢保持で増悪する腰痛:腰椎の器質的損傷と運動時痛
このタイプの腰痛は、長時間の座位や立位姿勢の保持によって、腰部周囲の鈍痛や不快感が増悪するものです。腰椎椎間板症や腰椎分離症など、腰椎の器質的な損傷が原因となっていることが多いのが特徴です。
特徴
- 長時間の座位・立位で症状が悪化
- 腰部周囲の鈍痛・不快感
- 腰椎椎間板症、腰椎分離症などが原因となっていることが多い
運動時痛を合併する場合
運動時痛を合併する場合には、腰痛のメカニズムを理解するために、まず運動時痛を優先的に考えることが重要です。
例:長時間の運転で増悪する腰痛
長時間の車の運転で増悪する腰痛の中には、腸腰筋の持続的な緊張が原因で、立ち上がりの動作で疼痛が増悪するケースが多く見られます。このような場合、広い意味での伸展型腰痛と解釈することができます。
改善策
- 原因となっている腰椎の器質的損傷に対する治療
- 腰椎椎間板症:安静、薬物療法、リハビリテーション、場合によっては手術
- 腰椎分離症:保存療法(安静、装具療法、リハビリテーション)、場合によっては手術
- 長時間の同一姿勢を避ける
- こまめな休憩を挟む
- ストレッチや軽い運動を行う
- 正しい姿勢を心がける
- 座る姿勢、立つ姿勢に注意する
- 腰に負担のかからない姿勢を意識する
- 体幹筋力強化
- 腹筋や背筋をバランスよく鍛える
- 体幹を安定させることで腰への負担を軽減する
その他
- 痛みが続く場合は、お早目の御来院をお勧めします。
- 具体的な運動方法や注意点についてはご相談ください。
E)不安定型:
不安定型腰痛:予測不能な痛みの発生
このタイプの腰痛は、痛みの発生する条件が一定せず、不意に鋭い痛みが走ったり、特定の動作では疼痛が誘発できないのが特徴です。
代表的な例
仙腸関節の疼痛が代表的で、以下のような訴えが特徴的です。
- 寝返りの痛みで目が覚める
- 動作を変える時に鋭く痛む
原因
仙腸関節の機能異常や、周囲の靭帯・筋肉の損傷などが考えられますが、明確な原因が特定できないこともあります。
症状
- 予測できないタイミングで急に鋭い痛みが走る
- 特定の動作で痛みが誘発されないこともある
- 寝返りや体位変換時に痛みが起こりやすい
治療
- 保存療法
- 安静
- 薬物療法(鎮痛剤、筋弛緩剤など)
- 理学療法(ストレッチ、運動療法、マッサージなど)
- 装具療法(骨盤ベルトなど)
- 注射療法
- 仙腸関節ブロック
- トリガーポイント注射
- 手術療法(まれ)
その他
- 痛みが続く場合は、お早目のが来院をお勧めします。
- 仙腸関節の不安定性は、日常生活での姿勢や動作に影響を与える可能性があります。
- 適切な治療とリハビリテーションを行うことで、症状の改善が期待できます。
よくあるご質問
どんなふうに治療するの?
手技療法がメインです!
腰痛の治療は、症状や原因に合わせて様々な方法を組み合わせることが重要です。
症状に合わせた治療法
- アイシング: 急性期の炎症や痛みに対して有効です。
- 温熱療法: 慢性的な痛みや筋肉の緊張を和らげる効果があります。
- 電気治療: 筋肉の収縮を促し、血行を改善することで、痛みを軽減します。
- AKA治療: 関節の歪みを整え、神経の圧迫を取り除くことで、痛みを改善します。
- 鍼治療: 経穴を刺激することで、気の流れを整え、痛みを和らげます。
- ストレッチ: 筋肉の柔軟性を高め、関節の可動域を広げることで、痛みを予防します。
- 手技療法: 筋肉や関節の調整、体の歪みを整えることで、痛みを改善します。
手技療法を中心とした治療
手技療法は、腰痛治療において重要な役割を果たします。
- 筋肉の緊張を和らげ、血行を改善する
- 関節の可動域を広げ、体の歪みを整える
- 神経の圧迫を取り除き、痛みを軽減する
その他
- 症状や原因に合わせて、上記以外にも様々な治療法を組み合わせることがあります。
- 日常生活での姿勢や動作、生活習慣の見直しも、腰痛の改善には重要です。
- 痛みが続く場合は、専門医の診察を受けることをお勧めします。
注意点
- この情報は一般的なものであり、個々の患者さんの状態に合わせたものではありません。
- 腰痛の原因は様々であり、自己判断せずにお早めに御来院ください。
どれくらいの期間で治りますか?
腰痛の原因により違いがあります!
腰痛の治癒期間は、原因や症状の程度によって大きく異なります。
筋肉、筋膜、姿勢による腰痛
比較的軽度な腰痛であれば、数日から数週間で改善することが多いです。適切な治療とリハビリテーションを行うことで、早期回復が期待できます。
坐骨神経痛
坐骨神経痛は、神経の圧迫や炎症によって生じる痛みであり、治癒までに数週間から数ヶ月かかることがあります。原因となっている疾患(腰椎椎間板ヘルニア、腰部脊柱管狭窄症など)の治療と並行して、神経の圧迫を軽減するためのリハビリテーションが必要です。
腰椎椎間板ヘルニア
腰椎椎間板ヘルニアは、椎間板が変性し、髄核が突出して神経を圧迫する疾患です。症状の程度によって治療法は異なりますが、保存療法で改善するケースも多くあります。ただし、重症の場合には手術が必要となることもあります。
その他
上記以外にも、様々な原因で腰痛が起こることがあります。
- 腰椎分離症
- 腰椎すべり症
- 脊椎腫瘍
- 感染症
- 内臓疾患
重要なこと
- 腰痛の治癒期間は、原因や症状の程度によって大きく異なるため、一概に「〇週間で治る」とは言えません。
- 痛みが続く場合は、自己判断せずにお早めに御来院して頂き、適切な治療を受けることが大切です。
- 治療期間中は、私たちが指導しますので、無理のない範囲でリハビリテーションを行うことが、早期回復につながります。
どうして痛いの?
筋肉、靭帯が損傷したり、神経が炎症を持ったりするからです!
腰痛のメカニズム
-
組織の損傷:
- 筋肉、靭帯、椎間板、関節など、腰部の組織が損傷すると、毛細血管も同時に損傷します。
- 損傷の原因は、
- 急な動作
- 過度な負荷
- 繰り返しの負担
- 姿勢不良
- 加齢による変性
- など、様々です。
-
発痛物質の出現:
- 損傷した毛細血管から、ブラジキニン、プロスタグランジンなどの発痛物質が放出されます。
- これらの物質は、痛覚神経を刺激し、脳に痛みの信号を送ります。
-
痛みの発現:
- 脳に送られた痛みの信号は、腰痛として認識されます。
- 痛みの程度は、組織の損傷の程度や、発痛物質の量によって異なります。
大澤整骨院までのアクセス!
東京都世田谷区松原3-30-14
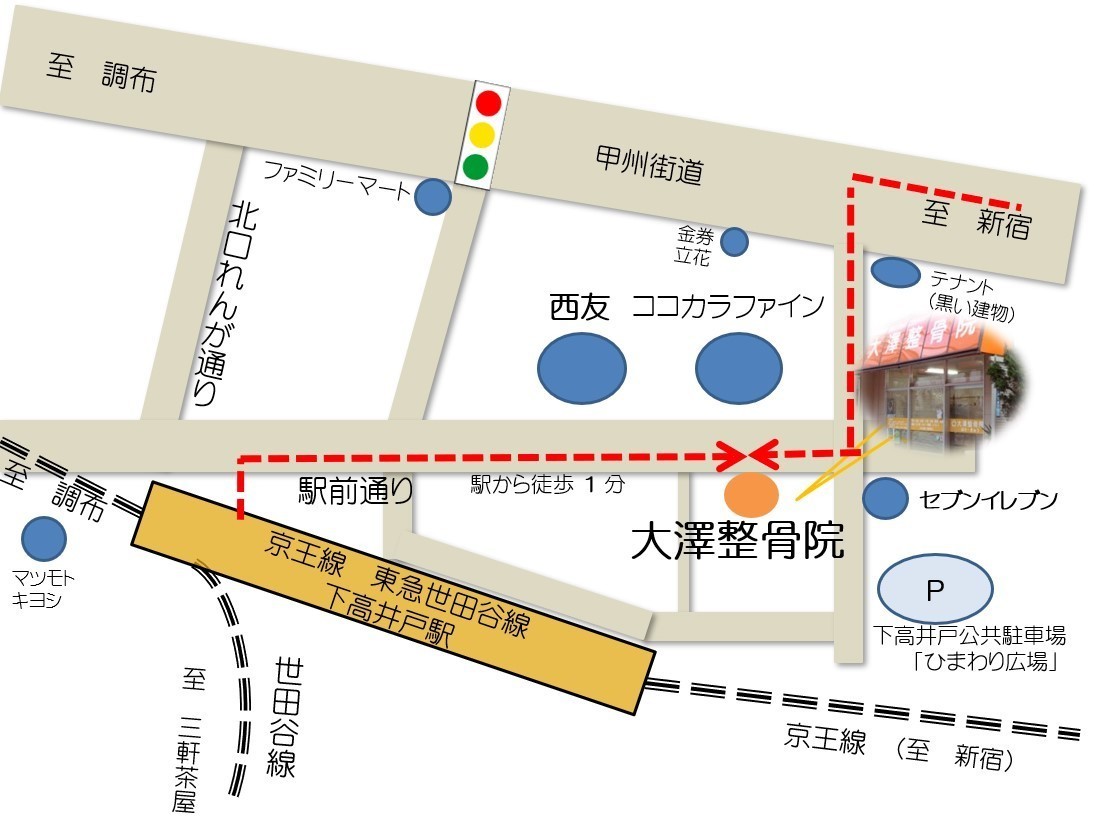
電車でお越しの方
当院は京王線・東急世田谷線 下高井戸駅[北口]から徒歩1分です。
改札を出て突き当たりの右側の階段を降りましたら、駅前通りを右へ直進します。
左手に「西友下高井戸店」が見えましたら、その先の右側にございます。鮮やかなオレンジ色が目印です。
お車でお越しの方
すぐ近くに大型駐車場(有料)がございます。お車でお越しの方はこちらをご利用ください。
お気をつけてご来院ください。
※バイクの有料駐車場も同じ場所にございます。
〒156-0043 東京都世田谷区松原3-30-14
下高井戸で整骨院をお探しなら大澤整骨院へお越しください。
受付時間
| 月 | 火 | 水 | 木 | 金 | 土 | 日 | |
|---|---|---|---|---|---|---|---|
| 午前 9:00~12:30 | ○ | ○ | ○ | ○ | ○ | ※ | × |
| 午後 15:00~20:00 | ○ | ○ | ○ | ○ | ○ | × | × |
※土曜日は9:00~13:00
※休診日: 日曜・祝祭日(往診可・各種健康保険・交通事故・労災取り扱い)
※初診の方は受付終了時間の30分前までに御来院ください。
お問合せ・ご相談はこちら
当院の治療法やご自身の症状について、分からない点やご相談などございましたら、こちらのお電話からお気軽にご連絡ください。

- 治療費はいくらくらいですか?
- 予約制ですか?
- 保険は効きますか?
- ベビーカーと一緒でも大丈夫ですか?
このようなお問合せ・ご相談でも結構です。あなたさまからのご相談をお待ちしております。
受付時間:平日 9:00~20:00
※土曜日 9:00~13:00(日・祝日は除く)
〒156-0043 東京都世田谷区松原3-30-14
京王線・東急世田谷線「下高井戸」駅・北口から徒歩1分
世田谷区で整骨・鍼灸治療なら下高井戸駅から徒歩1分の大澤整骨院へ。当院は、骨折・脱臼・捻挫・腰痛・肩の痛み・膝痛・ヘルニア・・スポーツ障害の施術を得意とする経験豊富な整骨院です。世田谷区や杉並区など、京王線・世田谷線沿いの方に多くご利用いただいています。どんな症状でも、もう治らないとあきらめずにぜひご相談ください。

急なご来院にも
迅速に対応!
- 外傷(整骨)
- 慢性症状(鍼灸マ)
- スポーツ障害
- 当院について
診療・受付時間
診療日
| 月 | 火 | 水 | 木 | 金 | 土 | 日 | |
|---|---|---|---|---|---|---|---|
| 午前 | ○ | ○ | ○ | ○ | ○ | ※ | × |
| 午後 | ○ | ○ | ○ | ○ | ○ | × | × |
受付時間
午前 9:00~12:30
午後 15:00~20:00
※土曜日は9:00~13:00
※初診の方は午前は12時・午後は19時30分までに御来院ください。


